I 4 processi patologici della PN

Prurito
La sensibilizzazione al prurito gioca un ruolo centrale nella fisiopatologia della PN.
- Il prurito cronico deriva da una complessa interazione tra cellule T, mastociti, eosinofili, cheratinociti e cellule nervose, accompagnata da un aumento del rilascio di interleuchine e neuropeptidi, che contribuisce all’esacerbazione del sintomo.2
- L’interleuchina-31 (IL-31) media il prurito agendo direttamente sui neuroni sensoriali;3 anche l’IL-4 e l’IL-13 sono coinvolte nell’attivazione di specifici neuroni sensoriali, confermando che il prurito non istaminergico è il meccanismo tipico della PN.4
- Inoltre, IL-4 e IL-13 stimolano una risposta infiammatoria che favorisce lo sviluppo del prurito cronico.4

Infiammazione nella Prurigo Nodularis (PN)
L’infiammazione svolge un ruolo centrale nella fisiopatologia della PN.3
- L’iperattivazione del sistema immunitario induce infiammazione e la produzione di interleuchine infiammatorie e pruritogene.5
- In condizioni di iperattivazione, i neuroni sensoriali rilasciano neuropeptidi che a loro volta promuovono l’infiammazione e contribuiscono al prurito.3
- L'IL-31, l’IL-4, l’IL-13 favoriscono l’interazione neuro-immunitaria tra fibroblasti, cheratinociti, sistema nervoso e sistema immunitario.1

Differenziazione anomala dell’epidermide
Un fattore che contribuisce alla fisiopatologia della PN6
- La differenziazione anomala dei cheratinociti è coinvolta nel processo di formazione delle lesioni da PN6
- L'IL-31 compromette la differenziazione dei cheratinociti e la funzionalità della barriera cutanea, stimolando a sua volta i cheratinociti a produrre interleuchine e chemochine che amplificano l'infiammazione e il prurito7

Fibrosi
- Le lesioni associate alla PN mostrano iperplasia, ortoipercheratosi, ipergranulosi focale o allargata, alterazione di diverse cellule cutanee e aumento della densità delle fibre nervose dermiche6
- Si ritiene che la fibrosi svolga un ruolo nella fisiopatologia della PN,1 sebbene anche le interleuchine (come IL-4, IL-17, IL-22 e IL-31) possano contribuire2
- Bewley A, et al. Prurigo nodularis: a review of IL-31RA blockade and other potential treatments. Dermatol Ther (Heidelb). 2022;12(9):2039-2048.
- Wong LS, Yen TY. Chronic nodular prurigo: An update on the pathogenesis and treatment. Int J Mol Sci. 2022;23(12390):1-14.
- Mack MR, Kim BS. The itch-scratch cycle: A neuroimmune perspective. Trends Immunol. 2018;39(12):980-991.
- Oetjen LK, et al. Sensory neurons co-opt classical immune signaling pathways to mediate chronic itch. Cell. 2017;171:217- 228.
- Williams KA, et al. Prurigo nodularis: pathogenesis and management. J Am Acad Dermatol. 2020;83(6):1567-1575.
- Yang LL, et al. Abnormal keratin expression pattern in prurigo nodularis epidermis. Skin Health Dis. 2022;2(1):e75.
- Nemmer JM, et al. Interleukin-31 signaling bridges the gap between immune cells, the nervous system and epithelial tissues. Front Med (Laussane). 2021;8:639097.
Bibliografia
Burden della PN
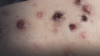
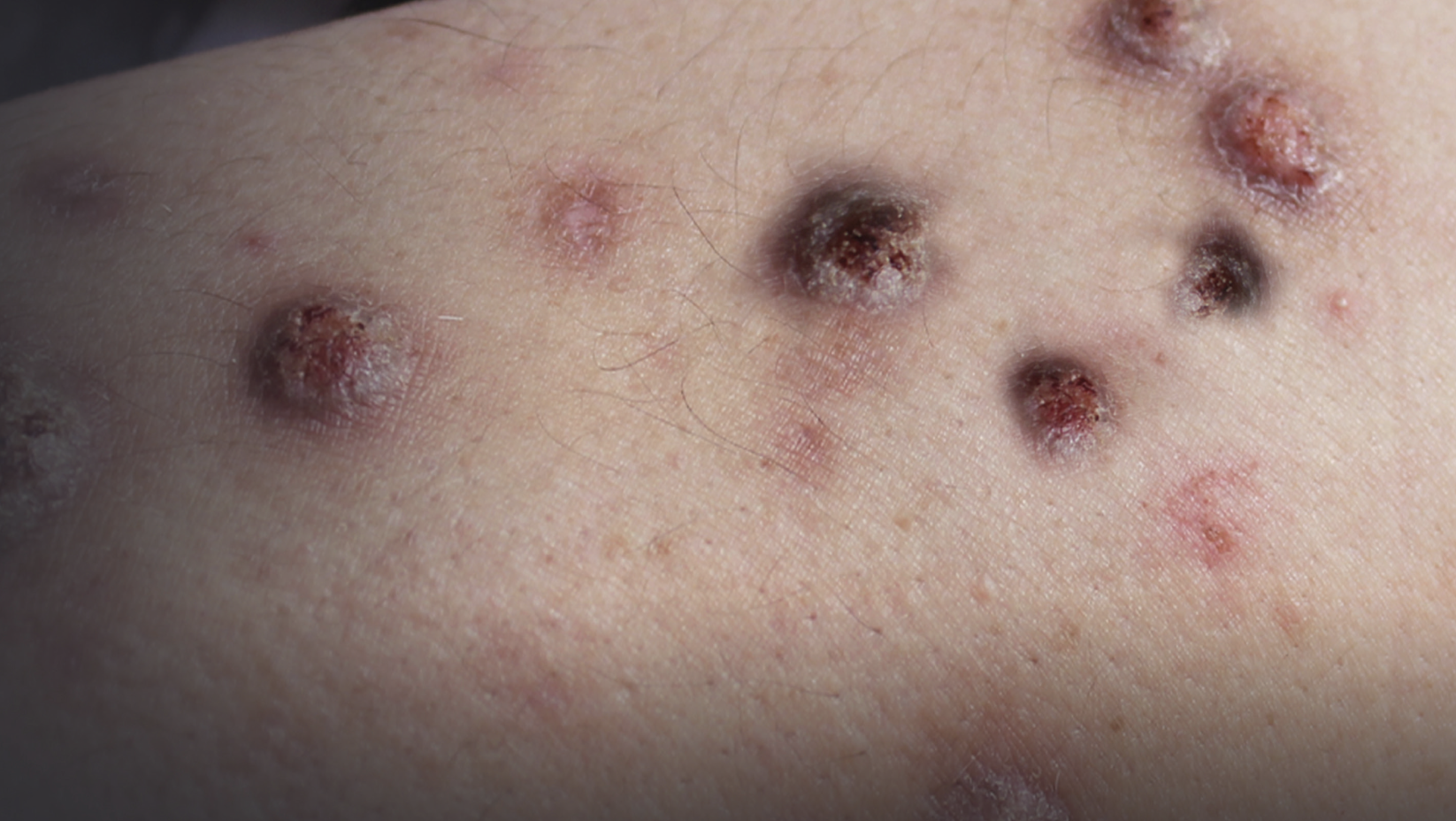
Prurigo nodularis
La prurigo nodularis (PN) è una patologia cutanea infiammatoria cronica e poco diffusa, caratterizzata da noduli altamente pruriginosi e ipercheratosici. 1 Sebbene la PN possa essere associata alla dermatite atopica (DA), la maggior parte dei pazienti affetti da PN non ha una storia di DA.2
La PN è caratterizzata da lesioni cutanee simmetriche, pruriginose e spesso escoriate, che coprono aree estese del corpo, compresa la superficie estensoria di braccia, gambe e tronco.3
Le lesioni associate alla PN possono variare in quantità, dimensioni e colore (dal colore naturale della cute a rosa, marrone e nero). 2 Spesso presentano un centro bianco o rosa con un bordo iperpigmentato.4
Le caratteristiche delle lesioni da PN includono:
- Prurito intenso e persistente 4
- Dolore, bruciore e sensazione pungente 4
- Noduli pruriginosi lichenificati e formazione di croste, con alterazioni della pigmentazione della cute circostante5
I pazienti affetti da prurigo nodularis (PN) riportano una qualità di vita correlata alla salute significativamente inferiore rispetto a quella osservata nei pazienti che hanno subito un ictus6. In uno studio condotto su soggetti con PN, è emerso che molti di essi soffrivano di prurito da oltre due anni7. Inoltre, il prurito riferito dai pazienti con PN risulta essere più intenso rispetto a quello associato ad altre patologie infiammatorie cutanee8.
Il 49% degli adulti affetti da PN ha riferito che il prurito è il sintomo più gravoso della propria patologia cutanea9
La Prurigo Nodularis (PN) influisce profondamente su molti aspetti della vita dei pazienti. Chi ne soffre può sperimentare prurito persistente, disturbi del sonno debilitanti e un impatto negativo sul benessere psicologico 10. Secondo studi recenti, l’impatto della PN sulla qualità di vita è maggiore rispetto a quello di altre patologie cutanee croniche 8
Uno studio ha dimostrato che nei pazienti affetti da PN l’impatto della patologia è maggiore rispetto ai pazienti con altre patologie croniche pruriginose della cute. Lo stesso studio ha dimostrato che il prurito nella PN è più severo rispetto a quello di altre patologie cutanee. 8
Uno studio di farmacoeconomia francese, ha evidenziato che la spesa media annua per un paziente con prurigo nodularis si aggira intorno agli 855 euro. L’entità della spesa sanitaria dei pazienti con prurigo cronica è alta, più elevata nelle donne che negli uomini, è correlata alla gravità del prurito ed inversamente proporzionale al benessere psicologico del paziente.11
Inoltre, i pazienti con PN sono più inclini a sviluppare depressione e ansia rispetto alla popolazione generale. La loro qualità di vita correlata alla salute risulta spesso peggiore rispetto a quella di persone affette da ictus, schizofrenia o alcune forme di linfoma. 6
I pazienti affetti da PN presentano spesso comorbilità quali:12
L’impatto della Prurigo Nodularis sulla vita quotidiana
Altre dermatosi infiammatorie tra cui la DA
Ansia e depressione
Insufficienza epatica e/o renale
Ipertensione arteriosa
Diabete
Oltre il 60% dei pazienti con PN riferisce che il prurito disturba notevolmente il sonno9


Prurito e sonno
Il prurito cronico nella PN compromette profondamente la qualità del sonno e il benessere generale dei pazienti, con conseguente impatto negativo sulla qualità di vita complessiva.13
- Patruno C, et al. Epidemiology and Severity of Prurigo Nodularis in Europe: A Literature Review with an Application to Italian Data. Dermatol Pract Concept. 2025;15(2):4716
- Kwon CD, et al. Diagnostic workup and evaluation of patients with prurigo nodularis. Medicines (Basel). 2019;6(4):97.
- Huang AH, et al. Prurigo nodularis: Epidemiology and Clinical Features. J Am Acad Dermatol. 2020;83(6):1559-1565.
- Ständer S, et al. IFSI-guideline on chronic prurigo including prurigo nodularis. Itch. 2020;5(4):e42.
- Kowalski EH, et al. Treatment-resistant prurigo nodularis: challenges and solutions. Clin Cosmet Investig Dermatol. 2019;12:163-172.
- Whang KA, et al. Health-related quality of life and economic burden of prurigo nodularis. J Am Acad Dermatol. 2022;86(3):573-580.
- Pereira MP, et al. Prurigo nodularis: a physician survey to evaluate current perceptions of its classification, clinical experience and unmet need. J Eur Acad Dermatol Venereol. 2018;32(12):2224-2229.
- Steinke S, et al. Humanistic burden of chronic pruritus in patients with inflammatory dermatoses: Results of the european academy of dermatology and venereology network on assessment of severity and burden of pruritus (PruNet) cross-sectional trial. J Am Acad Dermatol. 2018;79(3):457-463 .
- Pereira MP, et al. Chronic nodular prurigo: clinical profile and burden. A European cross-sectional study. J Eur Acad Dermatol Venereol. 2020;34(10):2373-2383.
- Williams KA, et al. Pathophysiology, diagnosis, and pharmacological treatment of prurigo nodularis. Expert Rev Clin Pharmacol. 2021;14(1):67-77.
- Misery L, de Campaigno CP, Jullien D, et al. Out-of-pocket expenditures in adult patients with prurigo nodularis in France. JEADV Clinical Practice. 2023;2(2):392-8
- Bewley A, et al. Dermatol Ther. 2022;12(9):2039–48.
- Rodriguez D, et al. Patient perspectives on living with severe prurigo nodularis. JAMA Dermatol. 2023;159(11):1205-1212.
Bibliografia
Diagnosi della prurigo nodularis
Segni e sintomi della PN
La prurigo nodularis (PN) ha una presentazione clinica caratteristica. Durante la valutazione dei pazienti, i segni e i sintomi da tenere in considerazione sono: 1
Essenziali: 1
- Presenza di lesioni nodulari dure
- Prurito persistente per almeno 6 settimane
- Storia e/o segni di ripetuto grattamento, sfregamento o escoriazione
Importanti: 1
- Distribuzione simmetrica delle lesioni su aree della cute accessibili al grattamento (raramente riscontrabili su regione interscapolare, viso, palmo, pianta dei piedi, cuoio capelluto o genitali)
- Presenza di lesioni aggiuntive indotte da grattamento, sfregamento o escoriazione (ad es. placche lichenificate, escoriazioni, ulcerazioni e/o cicatrici)
- Prurito accompagnato da bruciore, dolore, sensazione pungente e/o altre sensazioni
Correlati:1
- Burden della patologia, come compromissione della qualità di vita, privazione del sonno, assenze da lavoro e/o scuola, impatto emotivo (ad es. depressione, ansia, rabbia, vergogna, impotenza) e isolamento sociale
- Comorbidità sistemiche, quali compromissione della funzionalità epatica, renale o tiroidea, diabete, infezione da HIV o virus dell’epatite B/C e neoplasie maligne.
La qualità di vita correlata alla salute dei pazienti con PN risulta spesso peggiore rispetto a quella di persone affette da ictus e schizofrenia e comparabile a chi soffre di malattie croniche del rene e depressione2
Diagnosi della PN
La diagnosi di PN richiede una valutazione approfondita da parte dello specialista. Il percorso diagnostico comprende:
- Visita dermatologica e anamnesi completa: storia clinica e familiare del paziente, valutazione della presenza di prurito cronico (persistente da oltre 6 settimane) e della presenza di lesioni cutanee pruriginose multiple, elementi chiave per la diagnosi di PN.3
- Biopsia cutanea: In alcuni casi, può essere necessario eseguire una biopsia della cute per distinguere la PN da altre patologie dermatologiche.3
- Esami di laboratorio: Vengono effettuati esami del sangue, tra cui emocromo, pannello metabolico, test di funzionalità tiroidea, epatica e renale. Inoltre, si eseguono sierologie per HIV ed epatite B e C, soprattutto nei pazienti senza una storia di dermatosi, per escludere eventuali patologie sistemiche associate.3
Questi passaggi permettono di confermare la diagnosi e di individuare eventuali cause o condizioni concomitanti che possono influenzare la gestione della patologia.
Per monitorare l’intensità del prurito e il suo impatto sulla qualità di vita nei pazienti con PN, sono disponibili diversi strumenti validati. Questi strumenti aiutano il medico a valutare in modo oggettivo la gravità dei sintomi e a personalizzare il percorso terapeutico. Le scale più comunemente utilizzate per valutare il prurito includono:3
- Scala analogica visiva (VAS): permette al paziente di indicare l’intensità del prurito su una linea continua.
- Scala numerica di valutazione del prurito (Itch NRS): il paziente assegna un punteggio numerico all’intensità del prurito.
- Scala numerica di valutazione del prurito peggiore (WI-PRS): misura il livello massimo di prurito percepito.
- Scala numerica di valutazione del picco di prurito (PP-NRS): valuta l’intensità del prurito nel momento di massima severità.4
- Scala di valutazione verbale (VRS): il paziente descrive il prurito scegliendo tra diverse opzioni verbali che rappresentano diversi livelli di intensità.
Per valutare l'impatto della malattia sulla vita dei pazienti le scale più utilizzate sono:3
- Indice della qualità di vita in dermatologia (DLQI): uno strumento specifico per le patologie cutanee, che misura quanto la malattia influisce sulle attività quotidiane, sulle relazioni e sul benessere psicologico.
- ItchyQoL: una scala dedicata a valutare l’impatto del prurito cronico sulla qualità di vita, considerando aspetti fisici, emotivi e sociali.
- SF-36 (Short Form-36): un questionario generico che analizza diversi domini della salute e del benessere, utile per confrontare la qualità di vita tra diverse condizioni cliniche.
Questi strumenti sono fondamentali per una gestione efficace della PN e per monitorare nel tempo l’andamento dei sintomi e la risposta alle terapie.
La PN è più comune nei pazienti di colore e con fototipi scuri. 5 In questi pazienti, la discromia post-infiammatoria, che comprende iperpigmentazione e ipopigmentazione, è particolarmente diffusa.6
PN nei pazienti di carnagione scura
- Elmariah S, et al. Practical approaches for diagnosis and management of prurigo nodularis: United States expert panel consensus. J Am Acad Dermatol. 2021;84(3):747-760.
- Whang KA, et al. Health-related quality of life and economic burden of prurigo nodularis. J Am Acad Dermatol. 2022;86(3):573-580.
- Kwon CD, et al. Diagnostic workup and evaluation of patients with prurigo nodularis. Medicines (Basel). 2019;6(4):97.
- Yosipovitch G, et al. Peak Pruritus Numerical Rating Scale: psychometric validation and responder definition for assessing itch in moderate-to-severe atopic dermatitis. Brit J Derm. 2019;181:761-769.
- Huang AH, et al. Prurigo nodularis: Epidemiology and clinical features. J Am Acad Dermatol. 2020;83(6):1559-1565.
- Davis EC, Callender VD. Postinflammatory hyperpigmentation: a review of the epidemiology, clinical features, and treatment options in skin of color. J Clin Aesthet Dermatol. 2010;3(7):20-31.

