Fisiopatologia della DA
La DA ha un'eziologia complessa che coinvolge interazioni tra una barriera cutanea disfunzionale, anomalie del microbioma cutaneo e una disregolazione immunitaria.2
Nella DA esiste una comunicazione neuroimmunitaria anomala che provoca prurito, dolore, infiammazione e disfunzione della barriera cutanea che contribuiscono alla patogenesi della DA.1
- La DA è associata ad anomalie del microbioma cutaneo, in cui lo Staphylococcus aureus emerge come patogeno e colonizzatore dominante.2 Nella DA, il tasso di colonizzazione dello Staphylococcus aureus è del 70% sulla cute lesionale e del 39% sulla cute non lesionale.3
- La DA ha un'eziologia complessa e multifattoriale che include una forte componente genetica e diversi fattori di rischio ambientali.2
- Le mutazioni genetiche che determinano la perdita di funzione della filaggrina (loss-of-function), una proteina strutturale fondamentale dell’epidermide, rappresentano le varianti genetiche più frequentemente riscontrate nei pazienti con dermatite atopica. Queste mutazioni contribuiscono in modo significativo all’alterazione della barriera cutanea.2
- Gli individui con una mutazione loss-of-function nel gene della filaggrina (FLG) hanno un rischio da 3 a 5 volte maggiore di sviluppare DA rispetto agli individui che non sono portatori della mutazione.2
- Diversi fattori ambientali sono considerati fattori di rischio per lo sviluppo della DA, come l’uso frequente di prodotti per l'igiene domestica e l'esposizione all'inquinamento atmosferico, alle temperature estreme e ai raggi ultravioletti.4
Dal 20% al 40% dei pazienti affetti da DA presenta una mutazione loss-of-function del gene FLG.2
I 3 processi patologici della DA

Prurito
La sensibilizzazione delle fibre nervose sensoriali è coinvolta nella fisiopatologia della DA:5
- Sensibilizzazione delle fibre nervose: L'IL-31 stimola l'allungamento e la ramificazione dei nervi sensoriali contribuendo all'aumento della sensibilità agli stimoli minimi e al prurito continuo.5
- Infiammazione: cheratinociti, mastociti, linfociti, eosinofili e piccole fibre nervose sensoriali presenti nella cute rilasciano interleuchine pruritogene, tra cui IL-4, IL-13 e IL-31, che inducono prurito.4

Infiammazione
Diverse interleuchine sono coinvolte nell’attivazione della risposta infiammatoria nei pazienti con DA.1
- L'IL-4 promuove la differenziazione delle cellule T e ha un ruolo cruciale nell’inizio della risposta Th2, mentre l’IL-13 ha un ruolo nel mantenimento di questa risposta e nel promuovere l'infiammazione tissutale.2-6
- L'IL-31 induce l'infiammazione attraverso meccanismi immunitari e neuroimmunitari.6

Danno della barriera cutanea
La disfunzione della barriera cutanea è attribuita all' infiammazione, ai danni fisici indotti dal grattamento 2 e in alcuni casi anche dalle mutazioni loss-of-function di FLG.
- Le interleuchine IL-4, IL-13 e IL-31 alterano la barriera cutanea.6
- IL-4, IL-13 e IL-31 sono associate alla diminuzione dell'espressione di alcune proteine strutturali che garantiscono l’integrità della cute, tra cui la FLG.5
- L'IL-31 può agire direttamente sulla FLG e aumentare ulteriormente la disfunzione della barriera cutanea attraverso l'infiammazione.7
Nella fisiopatologia della dermatite atopica (DA), l’interleuchina 31 (IL-31) svolge un ruolo centrale, agendo come un vero e proprio ponte di comunicazione tra il sistema immunitario, il sistema nervoso e le cellule strutturali della cute.
- Steinhoff M, et al. Neuroimmune communication regulating pruritus in atopic dermatitis. J Allergy Clin Immunol. 2022;149(6):1875-1898.
- Langan SM, et al. Atopic dermatitis. Lancet. 2020;396(10247):345-360.
- Tottè JEE, et al. Prevalence and odds of Staphylococcus aureus carriage in atopic dermatitis: a systematic review and meta-analysis. Br J Dermatol. 2016;175(4):687-95.
- Ständer S. Atopic dermatitis. N Engl J Med. 2021;384(12):1136-1143.
- Kim J, et al. Pathophysiology of atopic dermatitis: clinical implications. Allergy Asthma Proc. 2019;40(2):84-92.
- Dubin C, et al. The IL-4, IL-13 and IL-31 pathways in atopic dermatitis. Expert Rev Clin Immunol. 2021;17(8):835-852.
- Serra-Baldrich E, et al. Actas Dermosifiliogr. Nemolizumab: An Innovative Biologic Treatment to Control Interleukin 31, a Key Mediator in Atopic Dermatitis and Prurigo Nodularis. 2022;113(7):674-684
Bibliografia
Burden della DA

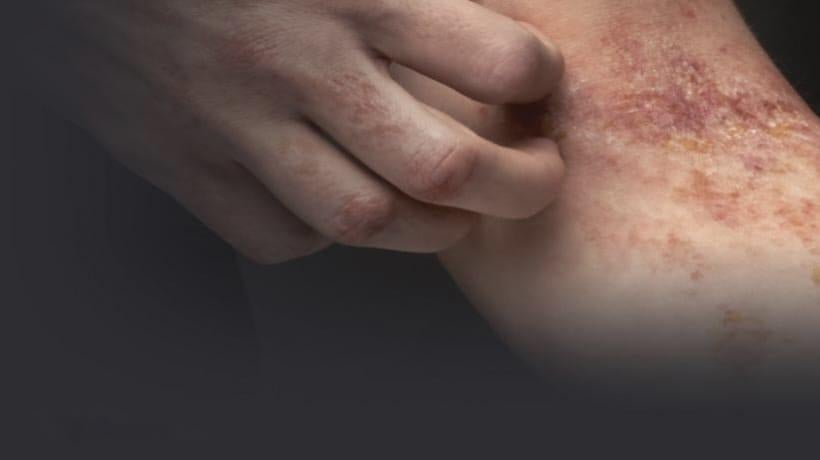
Dermatite atopica
La dermatite atopica (DA) è una patologia infiammatoria cutanea comune, caratterizzata da lesioni eczematose ricorrenti e prurito intenso.1 Il prurito persistente è molto più di una semplice sensazione fastidiosa: è il sintomo più impattante per i pazienti affetti da DA e può compromettere in modo significativo le loro attività quotidiane, il sonno e il benessere psicologico.2
Il 79% dei pazienti con DA riferisce che il prurito è tra i primi tre sintomi più impattanti2
La DA è una delle patologie cutanee croniche più comuni e ha un profondo impatto negativo sulla qualità di vita dei pazienti e delle loro famiglie.1 L'impatto della DA sulla qualità della vita può variare in modo significativo da paziente a paziente.1 L'età di esordio, i sintomi, le comorbidità, la morfologia e la distribuzione delle lesioni e la gravità dei sintomi possono variare da individuo a individuo.3
In uno studio del 2017 è emerso che, tra le patologie cutanee, la DA era quella con maggiore impatto sul livello di disabilità della popolazione (DALY - Disability-Adjusted Life Year) calcolato come anni di vita persi a causa della malattia. 4
Burden della DA sui pazienti
Nei paesi ad alto reddito, il 10% degli adulti e il 20% dei bambini sono affetti da DA.1
Si stima che la spesa annuale totale associata alla DA da moderata a grave negli adulti in Europa sia di 30 miliardi di euro. Questa cifra comprende i costi associati all'assistenza sanitaria, i costi per la società e i costi personali dei pazienti. 2
La DA è associata a scarso rendimento lavorativo o scolastico, difficoltà nelle relazioni sociali e isolamento.2
I pazienti con DA sono a maggior rischio di sviluppare:
Allergie alimentari, asma e rinite allergica.1
Anemia, obesità, cefalea e aumento dei fattori di rischio cardiovascolare.5
Disturbi mentali quali ansia, depressione e intenzioni suicidarie.6
Fino al 90% degli adulti con DA soffre di disturbi del sonno7


Impatto dei disturbi del sonno nella DA
I disturbi del sonno sono uno dei fattori principali che compromettono la qualità di vita dei pazienti affetti da DA: la maggior parte degli adulti con questa patologia soffre di disturbi del sonno e tali disturbi peggiorano con l’aumento della gravità della DA.8
I disturbi del sonno possono causare sonnolenza diurna, disturbi dell’umore e problemi cognitivi, con conseguente calo della produttività a scuola o al lavoro.8
- Langan SM, et al. Atopic dermatitis. Lancet. 2020;396(10247):345-360.
- McCleary KK. More than skin deep: understanding the lived experience of eczema. 2020. Disponibile all’indirizzo: https://www.aafa.org/media/2628/more-than-skin-deep-voice-of-the-patient-report.pdf. Ultimo accesso luglio 2025.
- Ständer S. Atopic dermatitis. N Engl J Med. 2021;384(12):1136-1143.
- Laughter MR, et al. The global burden of atopic dermatitis: lessons from the Global Burden of Disease Study 1990-2017. Br J Dermatol. 2021;184(2):304-309.
- Avena-Woods C. Overview of atopic dermatitis. Am J Manag Care. 2017;23(8)(suppl):S115-S123
- Silverberg JI. Comorbidities and the impact of atopic dermatitis. Ann Allergy Asthma Immunol. 2019;123(2):144-151.
- Bawany F, et al. Sleep disturbances and atopic dermatitis: relationships, methods for assessment, and therapies. J Allergy Clin Immunol Pract. 2021;9(4):1488-1500.
- Jeon C, et al. Frequency and management of sleep disturbance in adults with atopic dermatitis: a systematic review. Derm Ther Derm Ther (Heidelb). 2017;7(3):349-364.
- Augustin M, Misery L, von Kobyletzki L, et al. Unveiling the true costs and societal impacts of moderate-to-severe atopic dermatitis in Europe. J Eur Acad Dermatol Venereol. 2022;36 Suppl 7:3-16 Langan S, Irvine A, Weidinger S, et al. Atopic dermatitis. Lancet. 2020;396(10247):345-360. doi:10.1016/S0140-6736(20)312861
Bibliografia
Diagnosi della dermatite atopica
Segni e sintomi della DA
La DA viene diagnosticata sulla base dell'anamnesi e della presentazione clinica. Quando si esaminano i pazienti, i segni e i sintomi da tenere in considerazione sono:1
Essenziali: 1
- Prurito
- Eczema acuto, subacuto o cronico
Importanti:1
- Età precoce di insorgenza
- Storia personale o familiare di atopia
- Xerosi
Correlati:1
- Risposte vascolari atipiche (ad es. pallore facciale, dermografismo bianco e risposta di sbiancamento ritardata)
- Cheratosi pilare/pitiriasi alba/palmi iperlineari/ittiosi
- Disturbi oculari/periorbitali
- Altre localizzazioni (ad es. alterazioni periorali/lesioni periauricolari)
- Accentuazione perifollicolare/lichenificazione/lesioni da prurigo
- Condizioni associate e associazioni cliniche quali allergie, asma, rinite allergica/rinocongiuntivite, disturbi del sonno, depressione
I segni e i sintomi della DA sulla cute di colore possono differire nell'aspetto visivo, soprattutto a causa delle differenze nella pigmentazione e nella distribuzione delle lesioni. È importante riconoscere queste differenze nei pazienti di colore.2
La DA nei pazienti di colore
Differenze di pigmentazione:2
- Eritema che può apparire violaceo
- Lichenificazione, iperlinearità dei palmi, linee di Dennie-Morgan e xerosi diffusa
- Dispigmentazione post-infiammatoria (compresa iperpigmentazione e ipopigmentazione)
Localizzazione delle lesioni:2
- Coinvolgimento della superficie estensoria degli arti, che può essere più prevalente rispetto alla dermatite della superficie flessoria.
- Accentuazione perifollicolare e papule distinte sparse sulle superfici estensorie e sul tronco
Aspetti da tenere in considerazione:2
Rispetto ai pazienti caucasici, quelli di origine asiatica hanno maggiori probabilità di avere lesioni ben delimitate e un aumento della desquamazione e della lichenificazione.
- Davis, Dawn M.R. et al. Focused update: Guidelines of care for the management of atopic dermatitis in adults. J Am Acad Dermatol. 2025; 745.e1 - 745.e7
- Kaufman BP, et al. Atopic dermatitis in diverse racial and ethnic groups-Variations in epidemiology, genetics, clinical presentation and treatment. Exp Dermatol. 2018;27(4):340-357.

